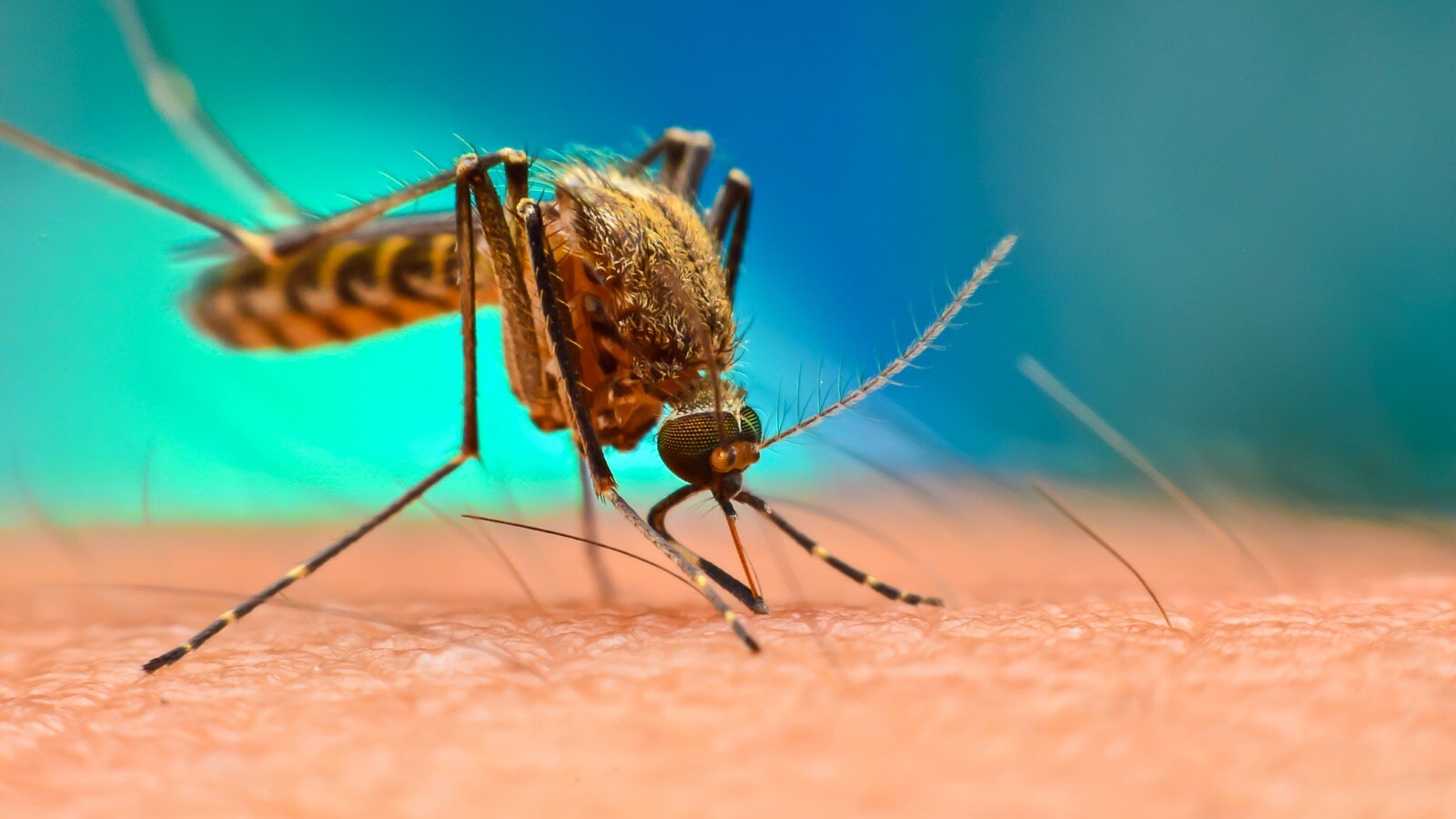
मलेरिया एक ऐसी बीमारी है, जिसमें संक्रमित व्यक्ति को तेज बुखार हो जाता है। यह प्लास्मोडियम जीनस के ब्लड पैरासाइट के कारण होता है। जो संक्रमित मच्छरों के काटने से फैलता है। मलेरिया अगर गंभीर हो जाए तो यह किडनी फेलियर, फिट्स, कोमा और मृत्यु का भी कारण बन सकता है।

पैरासाइट से होने वाली बीमारी
मलेरिया पैरासाइट से होने वाली बीमारी है। यह परजीवी या पैरासाइट संक्रमित मच्छरों के काटने से मनुष्यों में फैलता है। जिन लोगों को मलेरिया होता है, वे आमतौर पर तेज बुखार और कंपकंपी वाली ठंड के साथ बीमार पड़ते हैं।
विश्व मलेरिया दिवस (World Malaria Day -25 April)
वैक्सीन उपलब्ध होने के बावजूद मलेरिया ट्रॉपिकल और सब ट्रॉपिकल देशों में आम है। आज भी हर साल विश्व भर में 29 करोड़ लोग मलेरिया से संक्रमित होते हैं और इससे 40 लाख लोगों की मौत हो जाती है। मलेरिया को नियंत्रित करने और इसके उन्मूलन के वैश्विक प्रयास के बारे में जागरूकता बढ़ाने के लिए हर साल 25 अप्रैल को विश्व मलेरिया दिवस या वर्ल्ड मलेरिया डे मनाया जाता है। आज भी विश्व स्तर पर 106 देशों में 300 करोड़ से अधिक लोगों को मलेरिया का खतरा है।
मलेरिया : कारण
मच्छरों के काटने से मनुष्यों में फैलता है
मलेरिया प्लास्मोडियम जीनस के सिंगल सेल पैरासाइट के कारण होता है। परजीवी आमतौर पर मच्छरों के काटने से मनुष्यों में फैलता है।
मलेरिया कुछ अन्य कारणों से भी फ़ैल सकता है
मलेरिया फैलाने वाले परजीवी रेड ब्लड सेल्स को प्रभावित करते हैं। लोग संक्रमित ब्लड के संपर्क में आने से भी मलेरिया की चपेट में आ सकते हैं। यह हो सकता है —
- मां से अजन्मे बच्चे तक
- ब्लड ट्रांस्फ्यूजन के माध्यम से
- नशीली दवाओं के लिए उपयोग की जाने वाली सुइयों को शेयर करने से
मलेरिया : लक्षण
मलेरिया के लक्षण ये हो सकते हैं
- बुखार
- ठंड लगना
- बीमार-सा एहसास होना और कमजोरी
- सिरदर्द
- दस्त और उल्टी
- पेट में दर्द
- मांसपेशियों या जोड़ों में दर्द
- थकान
- सांस लेने में कठिनाई होना
- तेजी से सांस लेना
- खांसी
आमतौर पर कंपकंपी और ठंड लगने से मलेरिया की शुरुआत होती है। उसके बाद तेज बुखार होता है, पसीना आता है फिर तापमान सामान्य हो जाता है। मलेरिया के लक्षण आम तौर पर संक्रमित मच्छर द्वारा काटे जाने के कुछ हफ्तों के भीतर शुरू होते हैं। कुछ प्रकार के मलेरिया परजीवी शरीर में एक वर्ष तक निष्क्रिय रह सकते हैं।
घातक भी हो सकता है
मलेरिया घातक भी हो सकता है, खासकर जब यह अफ्रीका में आम तौर पर पाई जाने वाली प्लास्मोडियम प्रजाति के कारण होता है। विश्व स्वास्थ्य संगठन के अनुमान के मुताबिक मलेरिया से होने वाली लगभग 94% मौतें अफ्रीका में होती हैं और वह 5 साल से कम उम्र के बच्चों में ज्यादा।
मलेरिया के साथ ये स्वास्थ्य जटिलता हो सकती है
- सेरेब्रल मलेरिया
यदि ब्लड सेल्स में मौजूद पैरासाइट मस्तिष्क के छोटे ब्लड वेसल्स को अवरुद्ध कर देते हैं, तो मस्तिष्क में सूजन हो सकती है या ब्रेन डीजेनरेशन हो सकता है। यह सेरेब्रल मलेरिया और कोमा का कारण बन सकता है।
- सांस की परेशानी
फेफड़ों में जमा हुआ तरल पदार्थ सांस लेना मुश्किल बना सकता है।
- ऑर्गन फेलियर
मलेरिया किडनी या लिवर को नुकसान पहुंचा सकता है। यह स्प्लीन के फटने का कारण बन सकता है। इनमें से कोई भी स्थिति जीवन के लिए खतरा हो सकती है।
- एनीमिया
मलेरिया के परिणामस्वरूप शरीर के ऊतकों को ऑक्सीजन की पर्याप्त आपूर्ति के लिए पर्याप्त रेड ब्लड सेल्स नहीं मिल पाते हैं।
- लो ब्लड शुगर
मलेरिया के गंभीर रूप हाइपोग्लाइसीमिया का कारण बन सकते हैं। मलेरिया से निपटने के लिए इस्तेमाल की जाने वाली आम दवा कुनैन से हाइपोग्लाइसीमिया हो सकता है । बहुत कम ब्लड शुगर के परिणामस्वरूप कोमा या मृत्यु हो सकती है।
मलेरिया : निदान
ब्लड टेस्ट और फिजिकल टेस्ट
मलेरिया का निदान करने के लिए डॉक्टर मेडिकल हिस्ट्री और हाल की यात्रा की समीक्षा करते हैं। ब्लड टेस्ट और फिजिकल टेस्ट हो सकता है। ब्लड टेस्ट से संकेत मिल सकते हैं :
- ब्लड में पैरासाइट की उपस्थिति
- किस प्रकार का मलेरिया परजीवी व्यक्ति के लक्षणों का कारण बन रहा है
- यदि संक्रमण कुछ दवाओं के प्रति रेसिस्टैंट पैरासाइट के कारण हुआ है
- क्या किसी तरह की बीमारी किसी गंभीर जटिलता का कारण बन रही है
- क्लिनिकल टेस्ट भी हो सकते हैं
मलेरिया : उपचार
एंटी मलेरियल मेडिसिन
परजीवी को मारने के लिए मलेरिया का उपचार चिकित्सकीय दवाओं से किया जाता है। दवाओं के प्रकार और उपचार की अवधि अलग-अलग होगी, यह इस पर निर्भर करता है:
- शरीर में किस प्रकार का मलेरिया पैरासाइट है
- लक्षणों की गंभीरता
- उम्र
- गर्भवती होने पर अलग दवा दी जाती है
सबसे आम मलेरियारोधी दवाओं में शामिल हैं :
क्लोरोक्वीन फॉस्फेट, आर्टीमिसिनिन, एटोवाक्वोन-प्रोगुआनिल, कुनैन सल्फेट, डॉक्सीसाइक्लिन, प्राइमाक्वीन फॉस्फेट
टीका (Malarial Vaccine)
विश्व स्वास्थ्य संगठन ने मलेरिया के ज्यादा मामलों वाले देशों में रहने वाले बच्चों के लिए मलेरिया के टीके के उपयोग की सिफारिश की है।
यह भी पढ़ें
Malaria Diet : मलेरिया से जल्दी ठीक होना है, तो डाइट में रखें कुछ जरूरी बातों का ध्यान
जानलेवा भी हो सकता है मलेरिया, एक एक्सपर्ट बता रहे हैं इससे बचने के 5 तरीके
बाढ़ के बाद होने वाली बीमारियों से भी सावधान रहना है जरूरी है, एक्सपर्ट बता रहे हैं इन बीमारियों के बारे में सब कुछ
आर्गन फेलियर और मृत्यु का भी कारण बन सकता है मच्छर, एक्सपर्ट बता रहे हैं मलेरिया से निपटने के उपाय
World Malaria Day 2023 : बारिश ही नहीं, गर्मियों में भी मलेरिया से सावधान रहना है जरूरी, जानिए क्यों और कैसे
मच्छरों के काटने से हर साल होती हैं 4 लाख से ज्यादा मौतें, जानिए आप इनसे कैसे बच सकते हैं
मलेरिया : संबंधित प्रश्न
मलेरिया कैसे फैलता है?
मलेरिया मनुष्यों में एनाफिलीज मच्छर की कुछ प्रजातियों द्वारा फैलता है। चार मुख्य परजीवी प्रजातियां हैं। प्लाज्मोडियम फाल्सीपेरम फाल्सीपेरम मलेरिया का कारण बनता है। प्लाज्मोडियम विवैक्स विवैक्स मलेरिया का कारण बनता है, जिससे क्वार्टन या मलेरिया होता है। प्लाज़मोडियम फाल्सीपेरम दक्षिण अफ़्रीका में प्रमुख प्रजाति है। प्लाज़मोडियम विवैक्स के कारण बहुत कम मामले होते हैं। प्लाज्मोडियम ओवले और प्लाज्मोडियम मलेरिया स्थानीय रूप से प्रसारित नहीं होते हैं, लेकिन अफ्रीका से यात्रा कर लौटने वाले यात्रियों में इनकी पहचान की गई है।
क्या मलेरिया पशुओं को प्रभावित करता है?
कुछ जानवर जैसे कि पक्षी, रोडेंट, रेप्टाइल मनुष्यों से अलग मलेरिया प्रजातियों से संक्रमित हो सकते हैं। बंदर और मनुष्य में मलेरिया की कुछ प्रजाति शेयर हो सकती है। पशु मलेरिया आम तौर पर मनुष्यों को प्रभावित नहीं करता है।
मलेरिया के लक्षण क्या हैं?
मलेरिया का इनक्यूबेशन पीरियड 7 दिनों तक हो सकता है। कमजोर इम्यून सिस्टम वाले लोगों में औसतन 10 से 21 दिन होता है। लक्षण में तेज बुखार और इन्फ्लूएंजा हो सकते हैं। वयस्कों में सिरदर्द, ठंड के साथ कंपकंपी और पसीना आना और मायलगिया आम हैं। बाद में, सुस्ती, थकान, पेट की परेशानी, दस्त, भूख न लगना, मतली और उल्टी, गले में खराश और खांसी हो सकती है। छोटे बच्चों में मलेरिया बुखार, सुस्ती, खराब भोजन, उल्टी, दस्त या खांसी के साथ हो सकता है।
मलेरिया का निदान कैसे किया जाता है?
बुखार से पीड़ित किसी भी मरीज में मलेरिया को डायग्नोज करना चाहिए, जिसने मलेरिया से पीड़ित क्षेत्र की यात्रा की हो या वहां रहता हो। मलेरिया की पुष्टि ब्लड टेस्ट, ब्लड स्मीयर से मलेरिया परीक्षण द्वारा की जाती है। निदान की पुष्टि होने या लक्षण ठीक होने तक दोबारा परीक्षण किए जाने चाहिए।
मलेरिया को कैसे रोका जा सकता है?
दवा और नॉन मेडिसिन प्रोफाइलेक्टिक उपायों के उचित उपयोग से मलेरिया प्रोन क्षेत्रों में जाने वाले अधिकांश यात्रियों को इस बीमारी से संक्रमित होने से रोका जा सकता है।मच्छरों से बचाव : शाम और सुबह के बीच घर के अंदर रहने की कोशिश करनी चाहिए। लंबी बाजू वाले और हल्के रंग के कपड़े पहनने से मच्छरों के संपर्क को काफी कम किया जा सकता है। मच्छर कमर के नीचे और विशेषकर घुटनों के नीचे काटते हैं। इसलिए लंबी पतलून और मोज़े पहनने की सलाह दी जाती है। मच्छर रिपेलेंट को खुली त्वचा पर लगाया जा सकता है। मैट और मच्छर कॉइल का उपयोग घर के अंदर किया जा सकता है। मच्छर स्क्रीन का उपयोग खिड़कियों और दरवाजों पर किया जा सकता है। कीटनाशकों से युक्त मच्छरदानी मच्छरों के काटने से बचाने में उपयोगी होती हैं।कीमोप्रोफिलैक्सिस : दक्षिण अफ्रीका और आसपास के देशों में मलेरिया प्रभावित क्षेत्रों की यात्रा करने वाले यात्रियों को उचित कीमोप्रोफिलैक्सिस लेने की सलाह दी जाती है।